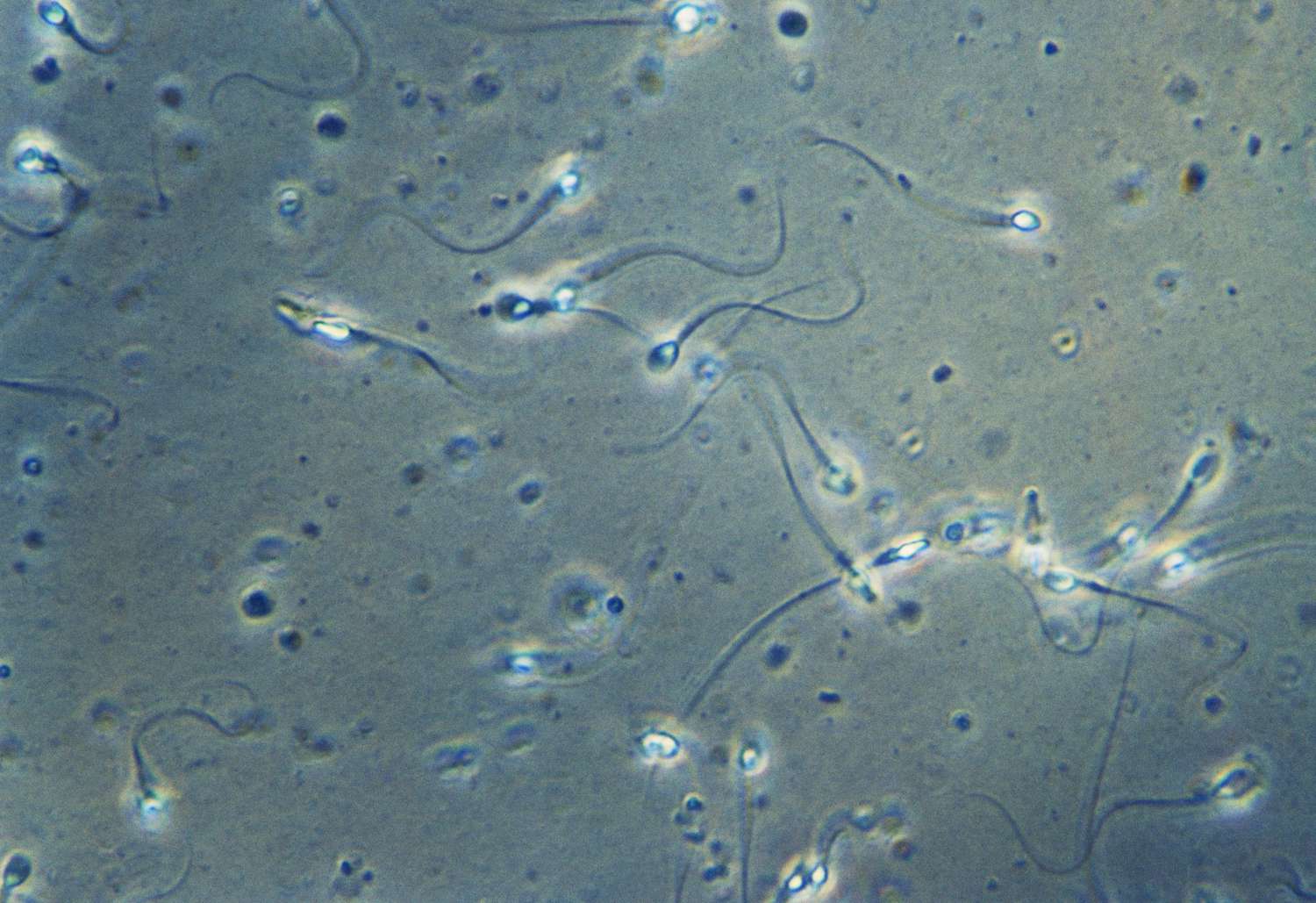
Aucune analyse de sperme est un test utilisé pour déterminer la quantité de spermatozoïdes et la qualité du sperme. L’analyse du sperme est un test de fertilité important pour les couples qui rencontrent des problèmes d’infertilité, même si un problème de fertilité a déjà été identifié chez le partenaire ayant un utérus. Bien qu’un tiers des cas d’infertilité impliquent le partenaire féminin, un tiers des cas d’infertilité sont liés au partenaire masculin. Le dernier tiers concerne les deux partenaires ou est considéré comme une infécondité inexpliquée, ce qui signifie qu’il n’y a pas de cause connue.
Également appelée test de comptage de spermatozoïdes, l’analyse du sperme inclut plus d’informations qu’un simple comptage de spermatozoïdes. Il est essentiel de savoir comment lire un rapport d’analyse de sperme afin de comprendre les problèmes de fertilité qui peuvent être liés au sperme, y compris le nombre de spermatozoïdes et leur motilité. Beaucoup de gens ressentent de l’anxiété face au test et à ses résultats. Voici à quoi s’attendre lors d’une analyse de sperme, ce que les résultats signifient et ce qu’il se passe si les résultats sont anormaux.
Si une analyse de sperme est recommandée, votre prestataire de soins de santé ou votre clinique de fertilité vous fournira des instructions sur la manière de vous préparer à la collecte de l’échantillon de sperme. La liste des choses à faire et à éviter avant l’analyse de sperme peut inclure ce qui suit.
Évitez l’éjaculation
Votre fournisseur de soins de santé vous conseillera probablement de vous abstenir d’éjaculer pendant au moins deux à trois jours avant le test. Selon l’Organisation mondiale de la santé (OMS), un échantillon de sperme doit être collecté au moins deux jours après un rapport sexuel et au plus sept jours.
Évitez l’exposition à la chaleur excessive
Les testicules se trouvent à l’extérieur du corps dans le scrotum parce que les spermatozoïdes sont sensibles à la température. C’est pourquoi vous voudrez éviter toute exposition à une chaleur élevée dans les deux à trois mois précédant votre test, ce qui inclut des activités telles que s’asseoir dans un bain à remous, utiliser des sièges chauffants dans la voiture et une exposition excessive à la chaleur sur le lieu de travail. Une forte fièvre peut également affecter votre nombre de spermatozoïdes.
Si vous avez été exposé à une chaleur excessive ou si vous avez eu une forte fièvre, il peut falloir plusieurs semaines pour que votre nombre de spermatozoïdes revienne à la normale. Assurez-vous d’informer votre fournisseur de soins de santé si ces facteurs vous concernent, afin que votre collecte de sperme puisse être chronométrée correctement.
Évitez de fumer, de boire et les drogues récréatives
Certains experts recommandent d’éviter de fumer, de consommer de l’alcool, de la caféine et des drogues récréatives la semaine précédant votre analyse de sperme. Bien qu’il soit possible que les habitudes de vie puissent avoir un impact négatif sur votre nombre de spermatozoïdes, il est peu probable que s’en passer pendant une semaine fasse une différence dans vos résultats de test. Le processus de création de spermatozoïdes prend de deux à trois mois. Si vous souhaitez essayer d’améliorer votre fertilité, envisagez d’abandonner ces habitudes à long terme.
Revoyez vos médicaments
Certains médicaments sur ordonnance peuvent également avoir un impact négatif sur le nombre de spermatozoïdes. Les médicaments suivants peuvent affecter le nombre de spermatozoïdes:
- Inhibiteurs de la 5-alpha-réductase, tels que Propecia (finastéride) et Avodart (dutastéride)
- Alpha-bloquants, tels que Rapaflo (silodosine), Flomax (tamsulosine) et Uroxatral (alfuzosine)
- Certaines antibiotiques
- Chimiothérapie
- Tagamet (cimétidine)
- Colcrys, Mitigar (colchicine)
- Nizoral (kétoconazole)
- Utilisation prolongée de stéroïdes
- CaroSpir, Aldactone (spironolactone) et Procardia (nifédipine)
- Azulfidine (sulfasalazine)
- Suppléments de testostérone ou thérapie de remplacement
Si vous prenez l’un de ces médicaments, vos résultats d’analyse de sperme pourraient être affectés. Faites toujours savoir à votre prestataire de soins de santé si vous prenez des médicaments sur ordonnance, des médicaments en vente libre, des vitamines ou des suppléments.
Votre médecin pourrait vouloir que vous subissiez l’analyse de sperme tout en continuant vos médicaments (pour voir s’ils causent un problème), ou il peut vouloir que vous arrêtiez le médicament ou passiez à une alternative. Ne cessez jamais de prendre un médicament sur ordonnance sans d’abord en parler à votre médecin prescripteur.
Collecte de l’échantillon de sperme
L’échantillon de sperme est collecté par auto-stimulation (masturbation) et éjaculation dans un conteneur stérile. La clinique devrait avoir une pièce réservée uniquement à la collecte de sperme. Elle peut disposer ou non de matériels pour vous aider à vous inspirer lors de la collecte, donc vous pourriez vouloir apporter un magazine ou votre smartphone.
Conseil
La plupart des lubrifiants contiennent des produits chimiques qui peuvent nuire aux spermatozoïdes. Votre médecin vous demandera probablement de les éviter lors de la production de l’échantillon. La salive peut également nuire aux spermatozoïdes, donc n’utilisez pas votre propre salive comme lubrifiant non plus. Demandez à votre médecin des lubrifiants spécialisés qui ont été approuvés pour les tests et traitements de fertilité.
Si l’obtention d’un échantillon par masturbation est difficile, vous pourriez être en mesure de prélever un échantillon par voie sexuelle à l’aide d’un préservatif de collecte spécialisé à la maison. Ces préservatifs sont différents des préservatifs conventionnels, qui peuvent endommager l’échantillon de sperme et fausser les résultats. Demandez à votre médecin ou à votre clinique de fertilité comment obtenir un préservatif spécialisé, sûr pour les spermatozoïdes.
Vous pourriez être en mesure de produire l’échantillon à la maison par auto-stimulation. Gardez à l’esprit qu’un échantillon de sperme doit être évalué dans un délai particulier (généralement deux heures). Si vous vivez loin de la clinique de fertilité, votre médecin pourrait juger nécessaire que vous fournissiez un échantillon au cabinet.
Que faire si je ne veux pas faire le test ?
Il n’est pas rare d’hésiter à propos de l’analyse de sperme. Les raisons pour lesquelles les gens ne veulent pas faire le test incluent la peur d’être jugés sur leur “virilité”, des objections religieuses à la collecte de l’échantillon ou de l’embarras concernant la méthode de collecte.
D’autres sont nerveux à l’idée de fournir l’échantillon et anxieux quant à la réception des résultats de l’analyse de sperme. Si vous avez des difficultés à éjaculer pour produire l’échantillon, vous n’êtes pas seul.
Si vous avez des préoccupations ou des craintes concernant la collecte ou le test, parlez-en à votre prestataire de soins de santé. Il est important que vous subissiez le test pour déterminer s’il existe une cause liée aux spermatozoïdes pour les défis d’infertilité que vous rencontrez. S’il y a un problème, il pourrait être possible de le résoudre, mais vous ne le saurez pas sans le test.
Directives de l’OMS pour une analyse de sperme normale
Vous vous demandez peut-être comment lire un rapport d’analyse de sperme. Différents laboratoires et médecins utilisent parfois des plages de valeurs normales différentes, ce qui peut prêter à confusion. Heureusement, votre médecin vous expliquera vos résultats.
| Valeurs de référence inférieures de l’OMS pour les caractéristiques du sperme | |
|---|---|
| Paramètre | Limites de référence inférieures |
| Volume de sperme | 1,3 à 1,5 mL |
| Nombre total de spermatozoïdes | 35 à 40 millions |
| Concentration de spermatozoïdes | 12 à 16 millions par millilitre |
| Motilité totale | 40 à 43 % |
| Motilité progressive | 29 à 31 % |
| Vitalité | 50 à 56 % |
| Morphologie des spermatozoïdes | 3,9 à 4 % |
Les directives de l’OMS sont basées sur des percentiles, qui sont basés sur un groupe d’hommes ayant conçu des enfants naturellement dans l’année ou moins. Les chiffres d’acceptation inférieurs représentent le 5ème percentile du groupe (moins de 5 % des hommes ayant conçu un enfant au cours de l’année passée avaient des mesures de paramètres de sperme inférieures à ces seuils).
Explication des paramètres d’analyse de sperme
Ces paramètres du sperme ne sont que des lignes directrices à considérer lors de l’investigation des causes potentielles de l’infertilité. Avoir des chiffres meilleurs ou pires que les directives de l’OMS ne signifie pas nécessairement que vous pourrez ou non concevoir avec votre propre sperme.
Voici les facteurs de santé du sperme qui sont évalués lors d’une analyse de sperme, les valeurs normales selon les directives de l’OMS et ce que des résultats anormaux pourraient signifier. Ce que votre médecin considère comme normal ou anormal pour vous peut différer des valeurs indiquées ici.
Volume d’éjaculation de sperme
Ce que c’est: Le sperme est composé de plus que des spermatozoïdes. En fait, moins de 5 % du sperme est constitué de spermatozoïdes. Un sperme sain comprend des fluides provenant de:
- Des glandes bulbourethrales: contient du mucus pour aider le sperme à nager
- De la prostate: comprend un liquide riche en zinc pour maintenir la stabilité de l’ADN des spermatozoïdes
- Des vésicules séminales: qui incluent des nutriments importants pour les spermatozoïdes
- Des testicules: d’où proviennent les spermatozoïdes
Ce qui est considéré comme normal: Un éjaculat de sperme normal se situe entre 2 millilitres et 5 millilitres de liquide, soit environ une demi-cuillère à café à un peu plus d’une cuillère à café.
Si les résultats sont anormaux: Un faible volume de sperme peut être causé par une obstruction des canaux déférents (le conduit qui transporte les spermatozoïdes des testicules à l’urètre), l’absence ou le blocage de la vésicule séminale, une éjaculation rétrograde partielle ou un déséquilibre hormonal. Un faible volume peut également être causé par le stress lié au test. En revanche, un volume anormalement élevé pourrait être causé par une inflammation des glandes reproductrices.
Nombre total de spermatozoïdes
Ce que c’est: Le nombre total de spermatozoïdes trouvés dans l’échantillon de sperme fourni.
Ce qui est considéré comme normal: Au moins 20 millions par millilitre (m/mL) par éjaculat peuvent être suffisants pour concevoir, mais la plage normale est considérée comme étant de 40 millions à 300 millions par mL de liquide. Avoir un nombre de spermatozoïdes inférieur à la normale est parfois appelé oligospermie. L’azoospermie est lorsque aucune cellule de spermatozoïde n’est trouvée.
Si les résultats sont anormaux: Un nombre de spermatozoïdes inférieur pourrait indiquer divers problèmes, notamment:
- Des problèmes de santé chroniques ou non diagnostiqués (comme le diabète ou la maladie cœliaque)
- Des problèmes avec les canaux
- Des problèmes d’éjaculation (comme l’éjaculation rétrograde)
- Une exposition à des substances toxiques
- Des déséquilibres hormonaux
- Des infections
- Un varicocèle
Des nombres de spermatozoïdes faibles peuvent également être causés par certains médicaments, une maladie récente accompagnée d’une forte fièvre et une exposition à la chaleur (comme dans un jacuzzi). Le tabagisme, l’obésité et une consommation excessive d’alcool sont également associés à un faible nombre de spermatozoïdes. L’azoospermie pourrait être causée par un problème de canaux, un déséquilibre hormonal ou un problème avec les testicules.
Concentration de spermatozoïdes
Ce que c’est: La concentration de spermatozoïdes est le nombre de spermatozoïdes trouvés dans 1 millilitre de sperme.
Ce qui est considéré comme normal: Il doit y avoir au moins 15 millions de spermatozoïdes par millilitre.
Si les résultats sont anormaux: Une faible concentration de spermatozoïdes peut faire partie d’un faible nombre de spermatozoïdes global. Cela pourrait également être lié à un volume d’éjaculat anormalement élevé.
Motilité
Ce que c’est: La motilité est le pourcentage de spermatozoïdes qui se déplacent. Pour concevoir, les spermatozoïdes doivent nager à travers le col de l’utérus et l’utérus pour rencontrer l’œuf. La motilité totale fait référence à tout mouvement, tandis que la motilité progressive fait référence au mouvement vers l’avant, soit en ligne, soit en large cercle.
Ce qui est considéré comme normal: Au moins 40 % à 50 % des spermatozoïdes devraient se déplacer, et la qualité du mouvement devrait être de 2 ou plus sur une échelle de 0 à 4.
Si les résultats sont anormaux: L’asthénozoospermie est le terme utilisé pour désigner une mauvaise motilité des spermatozoïdes. Une mauvaise motilité des spermatozoïdes peut être causée par la maladie, certains médicaments, des carences nutritionnelles ou des habitudes de vie comme le tabagisme. Beaucoup des causes de faible nombre de spermatozoïdes peuvent également provoquer une mauvaise motilité. Souvent, la cause n’est jamais trouvée.
Viabilité ou vitalité
Ce que c’est: La viabilité des spermatozoïdes fait référence au pourcentage de spermatozoïdes vivants dans l’échantillon de sperme. C’est particulièrement important à mesurer si la motilité des spermatozoïdes est faible, afin de différencier entre les spermatozoïdes vivants non mobiles et les spermatozoïdes morts.
Ce qui est considéré comme normal: Au moins 50 % des cellules de spermatozoïdes doivent être viables. Si plus de la moitié des spermatozoïdes sont immobiles, des tests supplémentaires peuvent être nécessaires pour évaluer la viabilité.
Si les résultats sont anormaux: La nécrozoospermie est le terme utilisé lorsque tous les spermatozoïdes dans l’échantillon de sperme sont morts. Il existe de nombreuses causes de la nécrozoospermie, y compris beaucoup de celles qui peuvent causer un faible nombre de spermatozoïdes.
Conseil
L’utilisation d’un lubrifiant non sûr pour la fertilité ou d’un préservatif ordinaire peut tuer les spermatozoïdes, même s’ils ne contiennent pas de spermicides. Assurez-vous de dire à votre prestataire de soins de santé si vous avez utilisé un lubrifiant ou un préservatif ordinaire pour produire votre échantillon de sperme.
Morphologie
Ce que c’est: La morphologie des spermatozoïdes fait référence à la forme des cellules de spermatozoïdes. Le technicien de laboratoire examine de près un échantillon de spermatozoïdes, vérifiant environ quel pourcentage a une forme normale. La tête, la section médiane et la queue sont évaluées, ainsi que les mesures et les proportions entre chaque partie.
Changement des critères de morphologie
Avant 2010, l’OMS avait des exigences différentes pour que le sperme soit considéré comme “normal” en forme. Les laboratoires ont pu évaluer la morphologie des spermatozoïdes selon les critères de l’OMS ou ce qui est connu sous le nom de critères stricts de Kruger. Cependant, les directives de l’OMS de 2010 encouragent l’utilisation des critères stricts de Kruger. Parlez à votre médecin pour savoir s’il utilise les critères de l’OMS obsolètes ou les critères de Kruger.
Ce qui est considéré comme normal: Au moins 4 % des spermatozoïdes dans l’échantillon devraient avoir une forme normale.
Si les résultats sont anormaux: La tératozoospermie est le terme utilisé pour désigner une morphologie des spermatozoïdes médiocre. Une mauvaise morphologie des spermatozoïdes peut être causée par les mêmes facteurs que ceux qui peuvent provoquer un faible nombre de spermatozoïdes. La morphologie des spermatozoïdes est mal comprise, et comme l’évaluation est quelque peu subjective, les scores peuvent varier sur le même échantillon de sperme, dans le même laboratoire, en utilisant les mêmes techniques de notation.
Liquéfaction
Ce que c’est: Lorsque le sperme est éjaculé, il est épais et gélatineux. C’est pour l’aider à adhérer au col de l’utérus. Le sperme finit par se liquéfier pour permettre aux spermatozoïdes de mieux nager.
Ce qui est considéré comme normal: Le sperme devrait se liquéfier dans les 20 minutes suivant l’éjaculation.
Si les résultats sont anormaux: Une liquéfaction retardée peut indiquer un problème avec la prostate, les vésicules séminales ou les glandes bulbourethrales, qui sont également connues sous le nom de glandes accessoires masculines. Si une liquéfaction retardée se produit, votre médecin pourrait vouloir effectuer un test post-coital (PCT). Ce test de fertilité évalue le mucus cervical du partenaire féminin après un rapport sexuel. Si des spermatozoïdes sont trouvés et se déplacent normalement, la liquéfaction retardée n’est pas considérée comme un problème.
pH du sperme
Ce que c’est: Le pH du sperme est une mesure de son acidité ou de son alcalinité. Le fluide des vésicules séminales devrait être plus alcalin, tandis que les fluides de la prostate devraient être plus acides. Ensemble, ils s’équilibrent.
Ce qui est considéré comme normal: Le sperme devrait avoir un pH se situant entre 7,2 et 7,8. Actuellement, il n’y a pas de consensus sur la façon dont un sperme plus alcalin pourrait affecter la fertilité, et il n’y a donc pas de limite supérieure au pH selon les directives de l’OMS.
Si les résultats sont anormaux: En général, un pH bas est accompagné d’autres mesures anormales, y compris un faible volume de sperme ou un faible nombre de spermatozoïdes. Cela peut indiquer une obstruction ou l’absence des canaux déférents.
Nombre de globules blancs (WBC)
Ce que c’est: Les globules blancs sont les cellules qui combattent les infections dans le corps. Tout sperme contient des globules blancs.
Ce qui est considéré comme normal: Le nombre de globules blancs devrait être inférieur à 1 million par millilitre de sperme.
Si les résultats sont anormaux: Un nombre de globules blancs plus élevé que la normale (leucocytospermie ou pyospermie) peut avoir plusieurs causes. La bactérospermie est lorsque des niveaux excessifs de bactéries sont trouvés dans le sperme. Certaines personnes peuvent avoir une leucocytospermie sans avoir d’infection active ou d’altération de la fertilité. Il existe une théorie selon laquelle une cause possible de la bactérospermie pourrait être des infections dentaires non traitées, bien que cela n’ait pas été prouvé.
Si vos résultats d’analyse de sperme sont anormaux
Traitements de l’infertilité masculine
Si les résultats anormaux se répètent, les options de traitement dépendront de la cause de l’infertilité ainsi que de la fertilité et de l’âge du partenaire féminin. Voici quelques-unes des options les plus courantes pour le traitement de l’infertilité masculine :
Traitements non chirurgicaux pour l’infertilité masculine
- Traitements hormonaux: Ce n’est pas très courant, mais dans certains cas, un traitement hormonal peut aider à améliorer le nombre de spermatozoïdes.
- Insemination intra-utérine (IIU): L’insémination intra-utérine est un traitement où un échantillon de sperme est collecté et préalablement soumis à un processus de lavage spécial avant d’être introduit par un cathéter dans l’utérus.
- Fécondation in vitro (FIV) ou FIV avec injection de spermatozoïdes intracytoplasmiques (ICSI): Avec le traitement FIV, les spermatozoïdes et l’ovule sont mis ensemble dans un laboratoire pour former un embryon. L’embryon est ensuite transféré dans l’utérus. Dans la FIV conventionnelle, les spermatozoïdes sont mélangés avec un ovule dans une boîte de culture. Avec la FIV-ICSI, une seule cellule de spermatozoïde est directement injectée dans un ovule. Il y a des risques supplémentaires et des coûts avec l’ICSI, mais cela peut être la seule option pour les personnes ayant un très faible nombre de spermatozoïdes.
- Modifications des habitudes de vie: Un régime alimentaire et de l’exercice sains sont bénéfiques pour la qualité du sperme. De plus, des vitamines antioxydantes (comme la L-carnitine) peuvent être envisagées dans les cas ayant des paramètres de sperme plus faibles pour créer un environnement plus “accueillant” pour les spermatozoïdes et pour potentiellement améliorer la qualité et compenser les effets négatifs des facteurs de risque. Lorsqu’il y a une inflammation accrue due à une maladie chronique ou à des risques environnementaux (obésité ou tabagisme, par exemple), cela peut entraîner des dommages accrus aux spermatozoïdes (fragmentation de l’ADN des spermatozoïdes). Cela peut être évalué avec des tests spécifiques qui seraient envisagés dans certains cas avec des problèmes persistants après une analyse de sperme standard.
- Traitement des affections médicales sous-jacentes: Un traitement de la maladie cœliaque, du diabète ou d’un déséquilibre thyroïdien non traité peut tous augmenter le risque d’infertilité masculine, donc traiter ces conditions peut augmenter la fertilité.
- Donneur de spermatozoïdes: Dans certaines situations, il pourrait être recommandé d’envisager d’utiliser un donneur de spermatozoïdes.
Traitements chirurgicaux pour l’infertilité masculine
- Varicocèle: En cas de varicocèle (varices dans le scrotum ou le testicule), la varicocèle microsurgical (perturbation, ligature ou retrait) peut améliorer le nombre de spermatozoïdes en réduisant la chaleur entourant le testicule.
- Vasectomie: La reconstruction microsurgical peut être envisagée dans certains cas d’infertilité masculine, surtout s’il s’agit d’un renversement de vasectomie.
- Extraction de spermatozoïdes testiculaires: Dans les cas de très faible nombre de spermatozoïdes, zéro spermatozoïde, ou aucune éjaculation, une extraction de spermatozoïdes testiculaires est une option. C’est lorsque des cellules de spermatozoïdes matures ou immatures sont extraites par une aiguille ou une méthode microsurgicale des testicules. De plus, une aspiration microsurgical du sperme épididymaire peut être réalisée dans des cas de blocage comme alternative à la reversibilité de la vasectomie. L’IVF-ICSI est nécessaire si cette procédure est réalisée.